Если семейная пара долго не может зачать ребёнка, бесплодие обычно приписывают жене. Хотя проблема вполне может быть и в мужчине. Например, сперматозоиды не слишком активные или уровень тестостерона понижен. Найти причину и избавиться от неё помогут в Гомельском областном медико-генетическом центре «Брак и семья».
Как именно здесь обследуют тех, кто хочет быть отцом, но не может, какие показатели спермы считаются нормой и почему родителям нужно следить за мужским здоровьем сыновей с пелёнок? Это и многое другое знает врач-андролог центра Александр Давидович.
По сегодняшним нормам, пара считается бесплодной, если не может зачать ребёнка в течение года. Женщинам при этом приходится лечиться дольше и сложнее, сразу делает акцент Александр Анатольевич. Но и мужчина должен пройти обследование, избавиться, по возможности, от сопутствующих болезней, которые могут влиять на фертильность. Ведь по статистике, в 40% случаев причина бесплодия кроется в организме обоих супругов.
О чём расскажет спермограмма?
На первом приёме у андролога потребуется выписка из поликлиники, где указаны данные о флюорографии, общих анализах и перенесённых болезнях. И врач, скорее всего, сразу попросит сдать спермограмму. Это базовый «мужской» анализ при подозрении на бесплодие. Бланк чем-то напоминает тот, что терапевт выдаёт при анализе крови на биохимию. В столбике слева — больше десяти разных показателей.
— Без анализа эякулята, так правильно он называется, ни один врач не сможет оценить фертильность мужчины. Поэтому назначается спермограмма всем, кто обратился на приём по поводу бесплодия. Сдать её придётся дважды с интервалом минимум в две недели. Потому что показатели — очень чувствительные. На качество и количество сперматозоидов влияют и внешние, и внутренние факторы. Бывает так, что мужчина накануне анализа перенёс стрессовую ситуацию или переболел простудой, в итоге у него получается очень плохая спермограмма. А на повторной уже всё в норме, — объясняет Александр Давидович.
Специалист оценивает сперму с разных сторон. Учитываются цвет, вязкость, объём, наличие воспалительных клеток и дополнительных включений, дефекты самих сперматозоидов и многое другое. Всё может иметь значение. Но главных показателя три: это количество сперматозоидов на миллилитр, общее их количество в сданном эякуляте и двигательная активность.
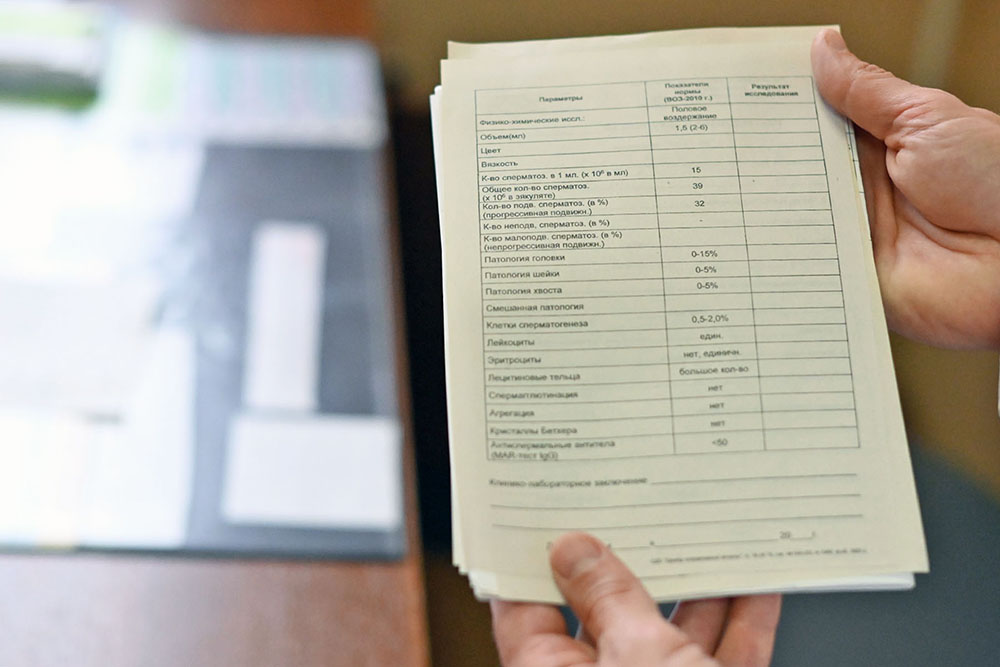
В одном миллилитре спермы сперматозоидов в норме должно быть не меньше 15 миллионов, а во всём сданном объёме — 39 млн. Минимум 32% сперматозоидов должны двигаться в одном направлении, не хаотично и не меняя траектории,
— Вот, например, у одного из моих пациентов мужских клеток 72 млн на 1 мл спермы, а это более чем в четыре раза выше нормы, — смотрит бланк с анализом Александр Анатольевич. —Общее количество – 288 миллионов сперматозоидов. «Бегущих» в правильном направлении – 57%. В общем, за мужчину можно только порадоваться, ведь все три основных показателя – идеальные.
Даже при плохой спермограмме, говорит Александр Давидович, половина его пациентов не нуждаются в лечении, а лишь в небольшой коррекции. Вы удивитесь, но речь не о лекарствах. Чаще всего врач советует избавиться от вредных привычек. Например, курение и алкоголь — главные враги хорошей спермы. А ещё — чаще бывать на свежем воздухе и заняться физической активностью. Стресс от городской жизни и её современного темпа играет большую роль в проблемах с зачатием.
Сопутствующие болезни тоже влияют на мужскую фертильность. Сложнее стать отцами диабетикам, астматикам и тем, у кого есть заболевания сердца. Например, у гипертоников качество спермы может ухудшиться из-за постоянного приёма таблеток, нормализующих давление.
— Конечно, отменить важные для жизни лекарства мы не можем. Даже на период, необходимый для подготовки пары к зачатию. Ведь это приведёт к осложнениям и поставит под угрозу уже жизнь самого пациента. Поэтому просто учитываем такой фактор при лечении бесплодия, — уточняет врач-андролог.

Ещё лет пять назад Александру Давидовичу приходилось сталкиваться с абсолютно «пустыми» спермограммами, где не было сперматозоидов. Таков печальный результат перенесённого мужчинами в детстве эпидемического паротита или «свинки», как болезнь называют в народе. Причём сами пациенты об этом могли и не знать.
Хоть вакцинировать детей от инфекции начали в 1980-х годах (годом ранее заболеваемость в Беларуси составила 47 939 человек — прим. авт.), к началу 21 века болезнь полностью не исчезла, а лишь снизилась в четыре раза. Победить приводящую к бесплодию инфекцию удалось только после 2000 года.
Почему падает тестостерон?
Половые гормоны не только отвечают за половые признаки, но и регулируют детородную функцию. Поэтому вторым важным исследованием у андролога будет определение их уровня.
— В мужском организме всё устроено очень просто. Есть первичные гормоны гипофиза. Но «рулит» всем тестостерон, который даёт мужчине мышечную силу и сексуальную. Если уровень тестостерона низкий, а это самое частое гормональное отклонение у моих пациентов, то нарушается сперматогенез. Снизиться тестостерон может из-за повышения женских гормонов пролактина, эстрадиола и прогестерона, которые в минимальном количестве в мужском организме тоже присутствуют. Но это редкое отклонение, — говорит Александр Давидович.
В любом случае, задача врача — выяснить, из-за чего тестостерон понизился. И лечить причину, а не следствие. Здесь уже не обойтись без помощи эндокринолога, а порой — и онколога. Ведь причиной низкого тестостерона может быть опухоль — яичек, гипофиза, надпочечников, простаты и других органов.
— Такие случаи в моей практике были. У молодого человека нашли опухоль, которую нужно было срочно удалять. Затем ему предстоял длительный курс химиотерапии, что губительно для сперматозоидов. По нашей рекомендации пациент сдал сперму на заморозку, прошёл полноценный курс лечения онкологии с положительным результатом. Спустя год они с супругой сделали успешное ЭКО с помощью той спермы, которую сохранили до начала химиотерапии, — приводит пример наш собеседник.

Кстати, с возрастом гормональный фон меняется. Считается, что у мужчин после 30-ти уровень тестостерона ежегодно падает на 1%. Со всеми вытекающими. Так что вполне логично, что у 18-летнего парня сексуальная функция будет выше, чем у 40-летнего здорового мужчины.
Скрытая инфекция — враг зачатия
При диагностике бесплодия мужчине важно провериться на ИППП и другие распространённые инфекции. Не для того, чтобы в чём-то уличить, а чтобы вылечить. Ведь затаившиеся в организме инфекции, кстати, не только венерические, тоже снижают способность к зачатию.
— Существует масса бактериальных инфекций, которые вызывают хронические вялотекущие воспалительные процессы в организме. Длиться они могут годами и очень плохо поддаются лечению. Важно выделить возбудитель, определить его чувствительность к антибиотикам и только потом назначить качественный курс лечения, — советует врач-андролог.
Источником воспалительного процесса в организме может быть даже больной зуб. Поэтому Александр Давидович своим пациентам рекомендует проверить весь организм. Сходить к стоматологу, ЛОРу, гастроэнтерологу. По большому счёту, осложнения в виде бесплодия может дать даже банальный грипп, перенесённый на ногах.
Что касается венерических болезней, чаще всего в организме «прячутся» хламидии, гонококки, трихомонады. Лечится в обязательном порядке пара. Через месяц после прохождения курса проводится контрольное исследование на наличие возбудителя инфекции. Только полностью отрицательный его результат позволяет снять диагноз.
— ИППП тоже могут вызывать необратимые изменения в организме. Например, хламидиоз оставляет в репродуктивных органах мужчин и женщин рубцы и спайки, которые приводят к непроходимости и обструкции. И тогда альтернатива одна — ЭКО, — обнадёживает всё же Александр Давидович. — Если проблема по женской части, то у пациентки берётся её яйцеклетка. А вот если по мужской — вариант один: донорская сперма.
Что такое урологическое УЗИ?
Этот вид диагностики не основной и назначается сугубо по показаниям врача. То есть всем пациентам подряд его не делают. Входит в «мужское» УЗИ обследование яичек и придатков, где большое внимание уделяется состоянию сосудов, выносящих протоков, почек, мочевого пузыря и предстательной железы, а также полового члена.
— Помимо опухолей, УЗИ помогает уточнить и другие заболевания. Например, сегодня проблема номер один — варикозное расширение вен семенного канатика, несущих кровь от яичка. По-научному это называется варикоцеле и чаще, кстати, встречается с левой стороны. Приводит к застою крови и кислородному голоданию органа. Как результат — неполноценная сперма. Лечится варикоцеле только оперативно — эндоскопически или открытым способом. После чего кровообращение в яичке восстанавливается, — рассказывает Александр Давидович.

Отдельная проблема — мужские болезни, упущенные в детстве, когда родители и педиатры недосмотрели.
— Часто ко мне приходят взрослые мужчины с недоразвитыми половыми органами. Внешне здоровый мужчина, половой член нормальных пропорций, а в мошонке яичек нет! Они или слишком маленькие, или не опущены. При этом половая функция у такого пациента не нарушена, потому что тестостерон в нужном для этого количестве вырабатывается корой надпочечников. А вот способность зачать ребёнка страдает, — объясняет специалист.
Сделать с этим ничего нельзя, такие патологии нужно устранять до трёхлетнего возраста, пока гормональная система формируется. Яички у малыша, например, должны опуститься в мошонку уже в первый год жизни.
Поэтому Александр Давидович призывает мам и пап уделять половому здоровью детей больше внимания. Если есть хоть малейшие сомнения по поводу анатомии сына, для начала показать детскому хирургу в поликлинике. Ведь если момент упустить, полноценного мужчину в плане фертильности можно уже не получить. В наши дни есть достаточно способов, чтобы вовремя ситуацию исправить.

Автор: Елена Чернобаева. Фото: Мария Амелина
Сейчас читают:
Подпишитесь на наш канал в Яндекс.ДзенБольше интересных новостей - в нашем Telegram