Показатель пятилетней выживаемости у пациентов Гомельского областного клинического онкодиспансера один из самых высоких в стране. Складывается успех из многих составляющих — современных методов лечения, оборудования, технологий. Но особенно важны люди, которые каждый день борются здесь с болезнью. Это опытные хирурги, способные не отходить от операционного стола по 10-12 часов в сутки. Это врачи-онкологи, которые подбирают индивидуальное лечение для каждого своего пациента и душой болеют за результат. И другие работники диспансера, что вместе спасают жизни тысяч жителей Гомельщины. Накануне 80-летия медучреждения журналисты «Белки» пообщались с некоторыми из них.
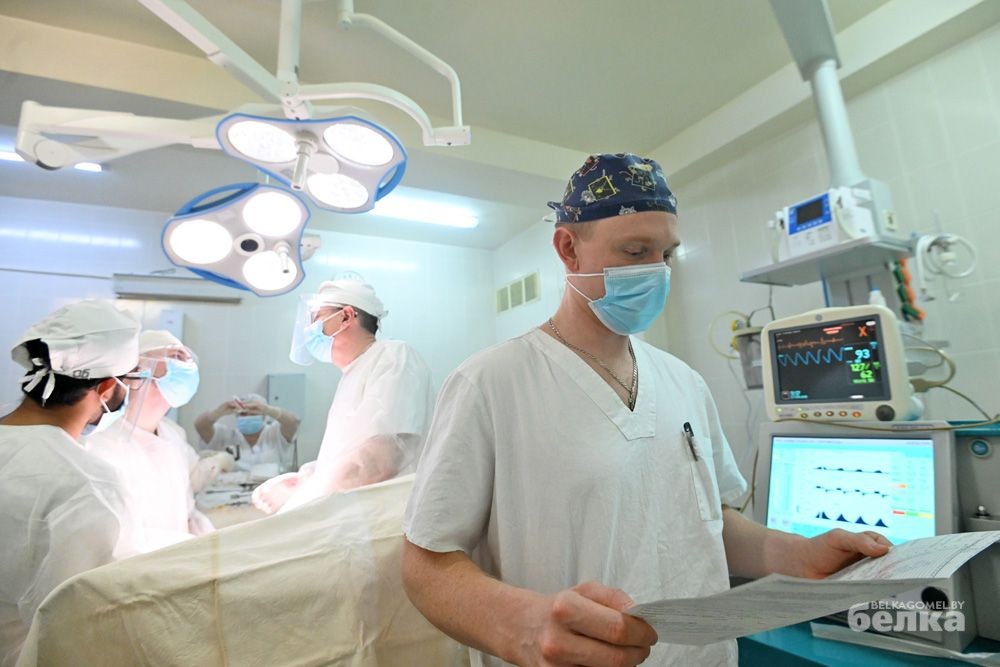
Новые методики и оборудование в хирургии
Сегодня в онкодиспансере выполняется порядка 9,5 тысячи операций в год. Половина из них — высокотехнологичные.
«Самые сложные в онкохирургии случаи — это когда опухоль из одного органа распространяется на соседние. Например, при раке толстой кишки она может врасти в почку, матку, крупные сосуды. Тогда требуется комбинированная операция, что под силу только очень опытным врачам. Часто в таком случае операцию проводят несколько смежных специалистов, но у нас есть настолько компетентные хирурги, что они справляются и самостоятельно», — рассказывает заведующий операционным блоком Александр Атаманенко.
Ещё более высокий уровень — это реконструкция тканей после удаления опухоли. Высшим пилотажем в хирургии считается протезирование сосудов, и его тоже вслед за столичными коллегами освоили онкохирурги из Гомеля. Пластика при этом делается либо из собственных сосудов пациента, взятых из другой части тела, либо используются синтетические протезы.
«У меня лично есть опыт, когда я не отходил от операционного стола почти 11 часов. У пациента была саркома стопы. После удаления опухоли обнажились кости, сухожилия, сосуды, поэтому мягкие ткани нужно было нарастить. На стопу пересадили лоскут, взятый с предплечья. Чтобы ткани питались на новом месте, понадобилось сшить сосуды при помощи операционного микроскопа, который позволяет с большим увеличением накладывать микрососудистые анастомозы. А это уже микрохирургия», — продолжает наш собеседник.
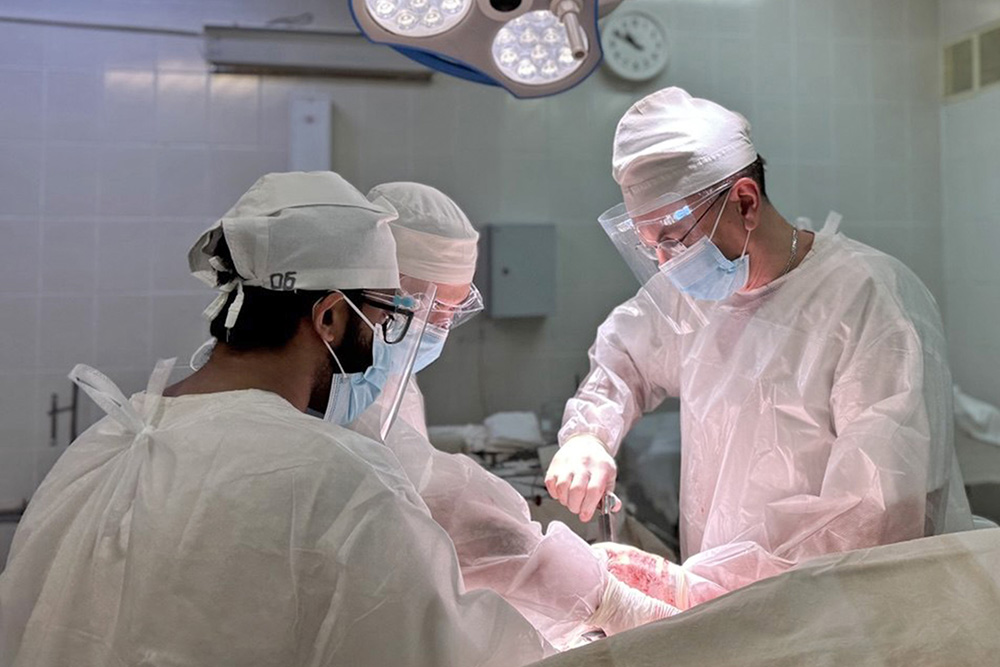
Современный вектор развития онкохирургии — это всё больший и больший удельный вес малоинвазивных вмешательств, которые позволяют делать эндохирургические комплексы. Первый такой в областном онкодиспансере появился ещё десять лет назад. В 2021 году диспансер закупил более современную модель, а месяц назад — ещё одну эндоскопическую стойку последнего поколения, где качество изображения, цвета и детализация улучшены в десятки раз. Стоимость такого комплекса — 1 млн 800 тысяч белорусских рублей.
С помощью оборудования поражённые опухолью органы можно удалить через небольшой прокол. Раньше подобные операции требовали доступ, намного превышающий размер патологического очага.
Но главный плюс стойки в её универсальности. С её помощью можно проводить не только операции на брюшной полости, гинекологические и урологические, но и торакального профиля, то есть в грудной полости: удалять опухоли лёгкого, и даже лёгкое целиком, а также опухоли средостения.

Хирурги онкодиспансера единственные в области освоили новую методику биопсии сторожевого лимфоузла. С её помощью определяется первый лимфатический узел, который принимает лимфу из опухоли, чтобы проверить его на наличие раковых клеток. Основана технология на введении специального красителя, от которого узлы светятся на экране, как маячки.
«Если так называемый сторожевой лимфоузел оказывается «чистым», не понадобится удалять целую группу лимфоузлов, как это делалось ранее. Ведь подобная операция большая и инвалидизирующая. Создаётся угроза развития лимфедемы, когда конечности постепенно увеличиваются в объёме из-за нарушения оттока лимфы. Пациент теряет способность ходить или двигать руками», — уточняет Александр Атаманенко.
Опухоль можно вылечить без скальпеля
Порой на ранних стадиях рака хирургическое вмешательство может и не понадобиться. Опухоль сначала пробуют убить с помощью лучевой терапии. Для этого в онкодиспансере используют аппараты двух видов: контактный брахитерапевтический комплекс и бесконтактный линейный ускоритель.
«На ранних стадиях, когда опухоль небольшая и не вовлечены лимфоузлы, пациентам может быть назначена брахитерапия. Она подходит для внутриполостного облучения, например, при раке шейки матки, и для внутритканевого — при раке предстательной железы. В предстательную железу вводятся специальные полые иглы, через которые по очереди выходит источник радиации. То есть железа облучается изнутри, поэтому такой способ и называется контактным», — рассказывает ведущий инженер радиологического отделения Василий Вонсович.
По эффективности две операции брахитерапии заменяют 38 сеансов на линейном ускорителе. Но если опухоль уже разрослась, её облучают по-другому — бесконтактным способом.
В этом случае всё начинается с определения объёма, который нужно облучить. Это делает лечащий врач по снимкам компьютерной томографии. Затем инженер, который непосредственно работает на аппарате, рассчитывает план облучения.
«Дозы облучения нужно тщательно просчитать, чтобы максимально защитить здоровые ткани. Причём на разных участках выделенного объёма дозы могут быть разными. Для такой работы нужны технические знания, а не медицинские. Поэтому работают на аппаратах не врачи, а инженеры-физики. А молодые специалисты, которые к нам в отделение приходят сейчас, уже имеют смежную специальность «медицинская физика», — уточняет Василий Вонсович.
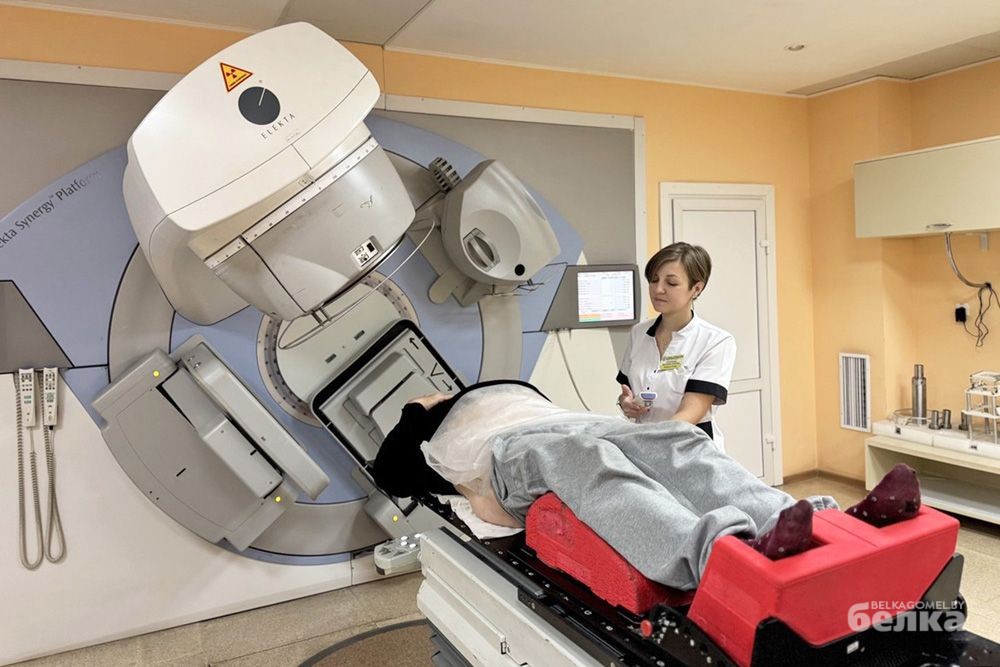

Принцип работы линейного ускорителя состоит в том, что аппарат вращается вокруг лежащего на специальном столе пациента. При этом излучение может идти по кругу или с одной стороны. Аппарат также можно устанавливать под разными углами. Многолепестковый коллиматор создаёт сложную форму поля облучения и позволяет направлять его точно в опухоль с максимальной защитой здоровых тканей.
«Количество процедур, — уточняет ведущий инженер радиологического отделения, — будет зависеть от глубины пробега радиации в тканях. Чем пациент худее, тем их понадобится меньше».

В области химиотерапии онкодиспасер также не отстаёт от мировых тенденций. Сегодня здесь активно применяется такой современный метод лечения рака, как таргетная терапия. Речь идёт о лекарствах, прицельно бьющих в нужные молекулярные звенья, где идёт развитие онкологического процесса.
Какое именно лечение будет назначено пациенту, зависит от результата иммуногистохимии. Метод позволяет исследовать опухоль: определить её тип, агрессивность и чувствительность к терапии. Таким образом каждый больной получает персонифицированное лечение, значимое именно для него.
Цифровые копии анализа и контроль дисплазий
В структуре областного онкодиспансера работает централизованная цитологическая лаборатория мощностью 300 тысяч исследований в год. Лаборатория обслуживает все лечебные учреждения Гомеля и Гомельского района, а в рамках диспансеризации и профосмотров делает ПАП-тесты примерно 240 тысячам женщин со всей Гомельщины ежегодно. По-другому такие тесты называются мазком по Папаниколау, а в обиходе известны как «мазок на цитологию», без которого не обходится профилактический приём у гинеколога.
Выполнять цитологические исследования на мировом уровне позволяет современная сканирующе-архивирующая система MoticEasyScan. Онкодиспансер единственное медучреждение в области, где есть такой микроскоп.

«Система позволяет нам архивировать препараты. То есть всё, что мы видим на предметном стекле, переносится в цифровое изображение. Создаётся цифровая копия анализа, к которой впоследствии врачи могут вернуться для изучения», — рассказывает заведующая лабораторией Лариса Зайцева.
Патологические изменения в эпителии шейки матки обнаруживаются примерно у 8% женщин, чьи мазки исследуются в лаборатории. Выявляется до 400 слабых дисплазий в год, до 70 дисплазий тяжёлой степени, в прошлом году были обнаружены девять случаев рака.
Что касается дисплазий, то здесь речь идёт о предраковом состоянии, поэтому каждый такой случай должен быть под контролем врача-гинеколога. Цифра, уточняет заведующая лабораторией, соответствует мировым стандартам. По статистике у 8-10% женщин во всём мире есть вирус папилломы человека, который и приводит к дисплазиям.
«Самого вируса в световой микроскоп мы не видим, но цитологические и морфологические признаки видны. При окрашивании по Папаниколау в зависимости от зрелости клеток эпителия они окрашиваются в цвета от розового до голубого и зелёного. На ВПЧ указывают койлоциты — изменённые клетки, которые выделяются на фоне других. Опытный специалист определит койлоциты, даже если их будет всего несколько и они не сильно отличаются от здоровых клеток», — уточняет Лариса Зайцева.
Также цитолог увидит в мазке споры грибов, из которых вырастает мицелий, и сам мицелий. Говоря простыми словами — ту самую молочницу, с которой хотя бы раз в жизни сталкивается каждая женщина.

Исследуются в лаборатории и материалы аспирационных биопсий молочной железы, проведённых маммологами онкодиспансера. Если врач обнаруживает увеличенный лимфоузел, он также делает и его биопсию и отправляет на исследование.
«В этом случае цитологи не просто отделяют норму от патологии, но и участвуют в диагностическом поиске. Мы можем определить степень распространённости опухолевого процесса. Сказать, есть в лимфоузле вторичные изменения или метастазы либо нет. Другими словами, влияем на постановку стадийности опухолевого процесса. А если у женщины есть ещё и выпот в плевральную полость, маммолог также дренирует из неё жидкость, а цитолог выявляет и там изменения. Специфический выпот с наличием комплексов аденокарценомы автоматически переводит стадию в четвёртую», — продолжает заведующая лабораторией.

Цитологическая лаборатория онкодиспансера единственная в Беларуси использует метод жидкостной цитологии для исследования не только гинекологического материала, но и биологических жидкостей. Например, мочи, где цитологи способны обнаружить атипичные клетки, указывающие на рак мочевого пузыря. Сдать такой анализ в онкодиспансере может любой желающий.
Не печальная статистика
Каждый случай злокачественного новообразования официально регистрируется в Беларуси с 1953 года. Сначала учёт вёлся на бумаге, а затем на перфокартах. Заведующая организационно-методическим отделением Галина Грабарёва ещё застала время, когда данные на огромных бобинах возились из онкодиспансера в отдел переписи населения статуправления на проспект Ленина, 2, где их обрабатывали программисты. И получали сведения о том, какая в Гомельской области онкозаболеваемость.
Сегодня работники возглавляемого Галиной Грабарёвой отдела работают в канцер-регистре Беларуси — единой базе данных, куда вносят сведения все 12 онкодиспансеров страны и РНПЦ онкологии и радиологии.
«Канцер-регистр нашей страны входит в десятку крупнейших в мире наравне с Китаем, Францией, США. На своём балансе он содержит более 10 млн как уже умерших от онкологии белорусов, так и тех, кто состоит на учёте. В базу вносятся взрослые и дети, — вводит в курс дела наша собеседница. — Поэтому если нужна актуальная статистика по онкозаболеваемости — это как раз к нам. Ежегодно в Беларуси фиксируется порядка 50 тысяч первичных случаев злокачественных новообразований. В Гомельской области — более 8,5 тыс. В этом году уже взяты на учёт 7628 человек».

Цифры растут, но это, наоборот, хорошо. Причина в успешной реализации скрининговых программ по раннему выявлению рака молочной железы, шейки матки у женщин и предстательной железы — у мужчин, а также колоректального рака. Именно этих видов в последние годы стабильно выявляется больше всего.
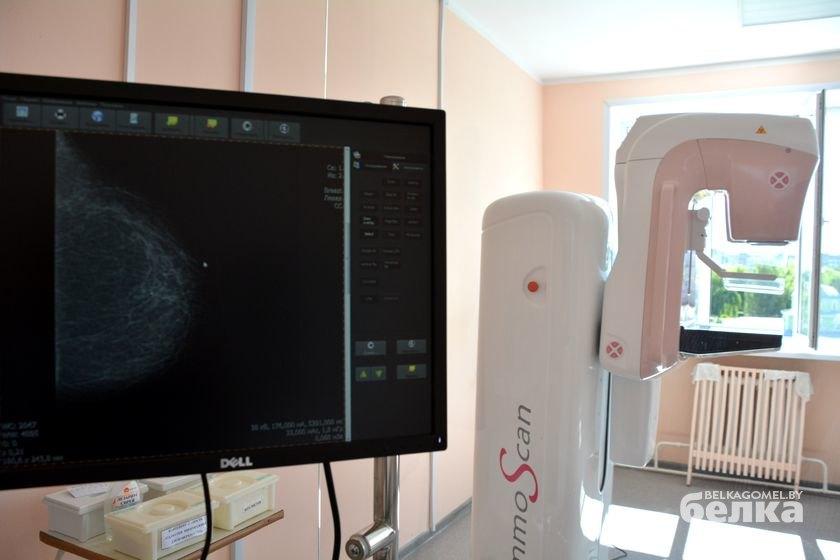
«Рак молочной железы вообще очень чувствителен к скринингу. По заключению экспертов международного уровня, соотношение цены и качества в этом случае самое высокое. Минимум затрат, нужно только желание женщины, и врач получает максимум информации — опухоль можно рассмотреть на нескольких миллиметрах», — уточняет наша собеседница.
Ещё 20 лет назад на Гомельщине рак в ранней стадии диагностировали только у 47% от общего числа онкобольных. Сегодня этот показатель равен более 70%.
«А это благоприятный прогноз. Женщинам, например, при раннем выявлении рака молочной железы удаётся сохранить грудь. Как итог, у них остаётся высокая степень социализации, можно избежать инвалидности», — приводит аргументы Галина Грабарёва.
Самый важный критерий для каждого онколога — это показатель пятилетней выживаемости его пациентов. Именно он отражает полноту проведённого специального лечения, отсутствие рецидивов и вторичных изменений в виде метастазов.
«В Гомельской области пятилетняя выживаемость составляет 62% — это очень высокий показатель. Он говорит о том, что мы проводим лечение онкологических пациентов на достойном уровне», — подытоживает специалист.
Как всё начиналось?
История онкодиспансера берёт своё начало в апреле 1945 года, когда по решению Наркомздрава СССР по всей стране была развёрнута сеть онкологических учреждений. В Гомеле на улице Комиссарова открылся кабинет, где принимали и вели учёт онкологических пациентов, а в Первой советской больнице были выделены пять коек для их хирургического лечения.
Позже на улице Жданова появился стационар на 45 коек, где начала применяться в том числе и лучевая терапия. В 1962 году на улице Циолковского, 119а, открылся диспансер. В 1989-м при диспансере — своя поликлиника. Корпус в Медгородке был построен в 1994 году.
В 60-е годы прошлого века в Гомеле онкопациентов лечили уже с применением радиоактивного коллоидного золота.
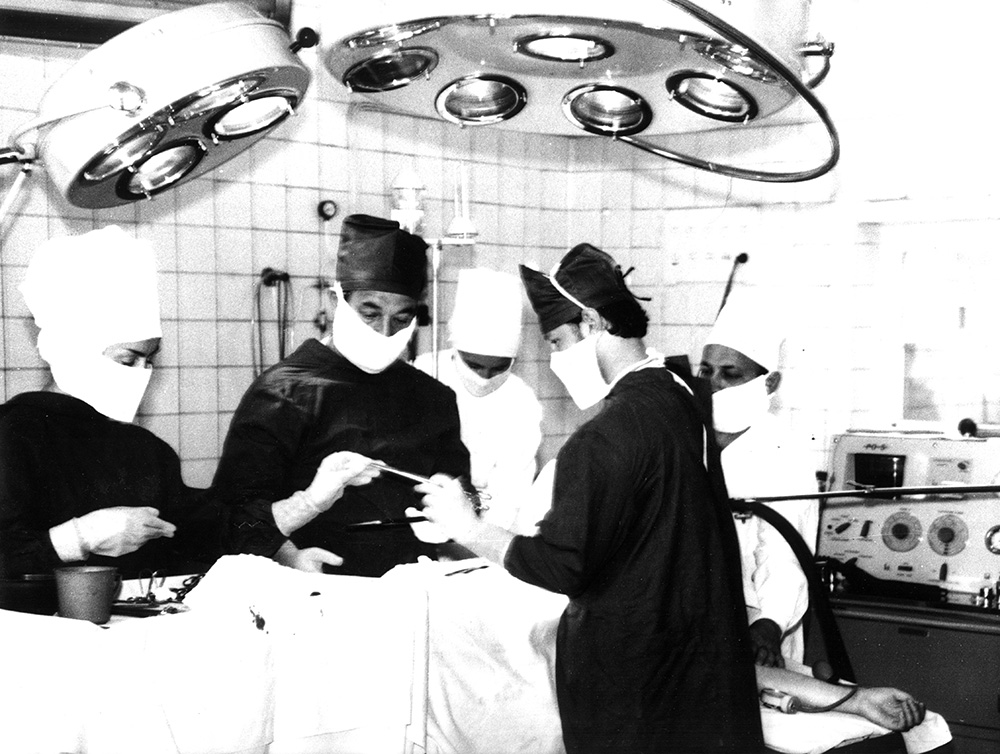
Операционная онкодиспансера в 1970-х.
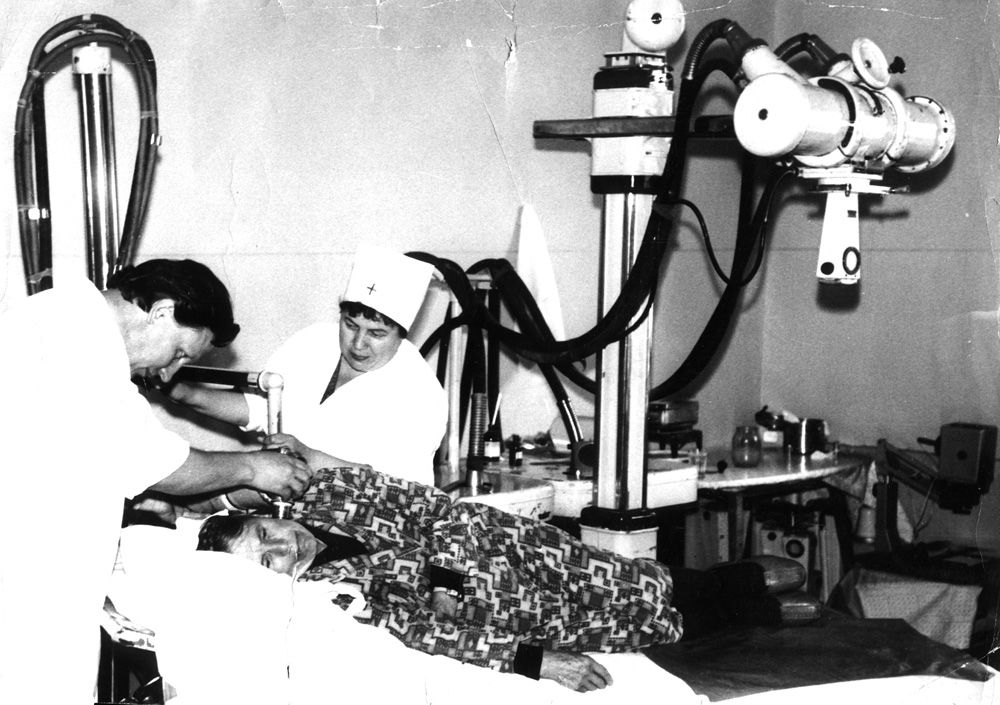
Аппарат для близкофокусной рентгентерапии, 1970-е. Во время процедуры медперсонал также получал дозу облучения, поэтому при себе у врачей и медсестер всегда были дозиметры.
Все 80 лет своего существования онкодиспансер постоянно прирастал новыми отделениями — радиологическим, радиогинекологическим, радиохирургическим и онкохирургическим. В 90-е здесь открылись урологическое, химиотерапевтическое, отделение опухолей головы и шеи, а также реабилитации и микрохирургии, радиойодтерапии. В 2002-м — онкологическое торакальное отделение.
Что в планах?
В этом году рядом с главным корпусом онкодиспансера на улице Медицинской, 2, началось возведение семиэтажного хирургического корпуса на 160 коек с оперблоком и реанимационным отделением. Старый и новый корпусы будут соединены галереей. По оснащённости операционная станет самой передовой в области. Всё оборудование здесь будет объединено в компьютерную сеть, а врачи во время операций начнут применять нанотехнологии. Завершить строительство планируется в 2027 году.

Автор: Елена Чернобаева. Фото: Мария Амелина, из архива ГОКОД
Сейчас читают:
Подпишитесь на наш канал в Яндекс.ДзенБольше интересных новостей - в нашем Telegram